L’insomnie et la connexion du nerf vague
L’insomnie, le trouble du sommeil prévalent, est souvent liée à des perturbations dans le système nerveux autonome, où le nerf vague joue un rôle crucial. Les troubles du sommeil peuvent entraîner de la fatigue, une somnolence diurne, une instabilité émotionnelle et un risque accru de maladies chroniques. Les symptômes d’un système nerveux hyperactif entraînant une insomnie peuvent inclure des difficultés à s’endormir, des pensées persistantes avant le sommeil, l’anxiété, des réveils fréquents et un sommeil agité. Ces problèmes peuvent être associés à une altération du nerf vague due à :
Activation parasympathique « Repos et digestion » modifiée
Le nerf vague joue un rôle crucial dans la régulation de la réponse du corps aux cycles de sommeil. Lorsqu’il est altéré, il peut entraîner un état de « repos et digestion » diminué mesuré par un tonus vagal réduit. Cela se traduit par un système nerveux sympathique hyperactif, contribuant aux difficultés à s’endormir et à rester endormi, ainsi qu’aux réponses prolongées au stress. Par conséquent, des perturbations dans les centres de contrôle du sommeil peuvent survenir, contribuant potentiellement à des difficultés à obtenir un sommeil à ondes lentes, responsable des processus de restauration physique, immunitaire et mnésique 1.
Disrupted Heart Rate Variability (HRV)
Une altération du nerf vague peut entraver l’amélioration du tonus vagal, affectant la HRV et corrélant avec une qualité de sommeil réduite. Les signaux compromis provenant du nerf vague pourraient perturber la modulation des rythmes circadiens internes, cruciaux pour maintenir de bons cycles veille-sommeil, et contribuer à des troubles respiratoires nocturnes, pouvant entraîner des conditions telles que l’apnée du sommeil 2'3.
Dysrégulation de la réponse au stress
L’insomnie provient souvent de la suractivité de l’axe HPA, présentant un facteur de risque significatif pour le dysfonctionnement du nerf vague. Une altération de la fonction du nerf vague peut contribuer à l’activation prolongée du système de réponse au stress et à des niveaux élevés d’hormones du stress sur une période prolongée. Cela pourrait potentiellement réduire l’efficacité des mécanismes de résilience au stress, entraînant une vulnérabilité accrue à l’insomnie induite par le stress et une perturbation des cycles de sommeil.
Impact sur la réponse inflammatoire
Les symptômes de stress et de dépression peuvent être induits par des perturbations du rôle régulateur du nerf vague dans la réponse inflammatoire. La suractivité inflammatoire, en particulier dans le tractus gastro-intestinal, peut entraver l’absorption du tryptophane, un précurseur crucial pour les neurotransmetteurs comme la sérotonine qui jouent un rôle central dans la gestion du sommeil et de la digestion. La déplétion de ces neurotransmetteurs due à l’inflammation peut également contribuer à l’insomnie, entraver la fonction vagale et aggraver l’impact sur la santé mentale.
Régulation négative de structures cérébrales spécifiques
Une altération du nerf vague peut avoir un impact sur les structures cérébrales impliquées dans la régulation du sommeil. Cette altération peut avoir un impact sur le noyau du tractus unique dans le tronc cérébral, qui traite les informations sensorielles liées au sommeil comme les catécholamines, le contrôle circadien, l’apnée du sommeil, ce qui pourrait affecter la plasticité synaptique, l’équilibre autonome et les schémas de sommeil globaux. Le rôle confirmé du nerf vague dans la régulation du sommeil, par son influence sur la concentration des neurotransmetteurs, a été utilisé dans le traitement de l’insomnie.
- Porges S. W. (1995). Cardiac vagal tone: A physiological index of stress. Neuroscience & Biobehavioral Reviews, 19(2), 225–233.
- Tsai H.J., Kuo T.B.J., et al. (2021). Difficulty in initiating sleep is associated with poor morning cardiovascular function. Psychiatry Res. 529, 113518.
- Verrier R. L., & Josephson M. E. (2009). Impact of Sleep on Arrhythmogenesis. Circulation: Arrhythmia and Electrophysiology, 2(4), 450–459.
- Breit S., Kupferberg A., et al. (2018). Vagus Nerve as Modulator of the Brain–Gut Axis in Psychiatric and Inflammatory Disorders. Frontiers in Psychiatry, 9.
- Pavlov V. & Tracey K. (2012) The vagus nerve and the inflammatory reflex—linking immunity and metabolism. Nat Rev Endocrinol 8, 743–754.
- Bisogni V., Pengo M.F., et al. (2016). The sympathetic nervous system and catecholamines metabolism in obstructive sleep apnoea. J Thorac Dis 8(2), 243-254.
- Wu Y., Song L., et al. (2022). Transcutaneous Vagus Nerve Stimulation Could Improve the Effective Rate on the Quality of Sleep in the Treatment of Primary Insomnia: A Randomized Control Trial. Brain Sci. 12, 1296.
Des séances régulières de Nurosym équilibrent les systèmes nerveux sympathique et parasympathique en stimulant le nerf vague. Lorsque les signaux stimulent le système parasympathique, il active le noyau du tractus solitaire dans le tronc cérébral, qui traite les informations sensorielles. Ce noyau envoie ensuite des signaux aux structures liées au sommeil, appelées centres de contrôle du sommeil, et aux régions cérébrales impliquées dans l’éveil et la conscience, contribuant potentiellement à la génération du sommeil à ondes lentes.
Nurosym améliore l’activité du nerf vague, contribuant à la variabilité de la fréquence cardiaque (HRV), qui a été corrélée avec une meilleure qualité du sommeil. Une HRV plus élevée, reflétant la variation dans le temps entre les battements du cœur, est associée à un tonus vagal robuste. Les signaux du nerf vague jouent un rôle crucial dans la modulation des rythmes circadiens internes du corps, aidant à la synchronisation des cycles veille-sommeil. Assurer un bon alignement avec les rythmes circadiens est essentiel pour optimiser la qualité du sommeil et la respiration nocturne.
Nurosym influence indirectement les habitudes de sommeil par la stimulation du nerf vague. Son action anti-inflammatoire supposée via le nerf vague régule l’hyperactivité de l’axe hypothalamo-hypophyso-surrénalien (HPA), en améliorant la résilience cellulaire pour des niveaux accrus de cortisol. Comme l’inflammation rend les cellules plus réactives aux signaux du cortisol, la régulation de Nurosym contribue potentiellement à la réduction de la réponse au stress, aidant à prévenir l’insomnie induite par le stress.
Nurosym, connu pour ses propriétés neuromodulatrices, montre une efficacité dans l’atténuation de l’inflammation, en particulier pertinent aux troubles du sommeil. Les processus inflammatoires, liés aux perturbations du sommeil, non seulement impactent le sommeil mais entravent également l’absorption des nutriments dans les intestins. Grâce à la stimulation du nerf vague et à la réduction de l’activité des cytokines pro-inflammatoires, Nurosym a le potentiel d’établir un meilleur environnement pour un sommeil réparateur, le stockage de l’énergie et aide à améliorer la consolidation de la mémoire pendant le sommeil.
Nurosym, par l’activation du nerf vague, peut établir une connexion avec le noyau du tractus solitaire (NTS) et ensuite réguler la fonction du locus coeruleus (LC). Ces structures cérébrales sont essentielles à la régulation du sommeil, maintiennent l’équilibre autonome et améliorent les schémas de sommeil globaux.
Preuves basées sur la recherche de Nurosym
61 % des patients atteints de Nurosym signalent une réduction de l’insomnie, mais 83 % remarquent une amélioration de la résilience au stress, ce qui à long terme peut contribuer à obtenir des cycles de sommeil appropriés.61 % des patients atteints de Nurosym signalent une réduction de l’insomnie, mais 83 % remarquent une amélioration de la résilience au stress, qui à long terme peut contribuer à atteindre des habitudes de sommeil appropriées.
Une étude sur le syndrome de Parasym, qui comprenait des séances quotidiennes de neuromodulation au Nurosym, a mis en évidence une tendance à améliorer les scores globaux de sommeil dans un délai de 2 semaines.
Le groupe subissant une neuromodulation active a connu une amélioration de 31 % des scores globaux du sommeil avec une profondeur accrue du sommeil, indiquant des schémas de sommeil plus profonds.
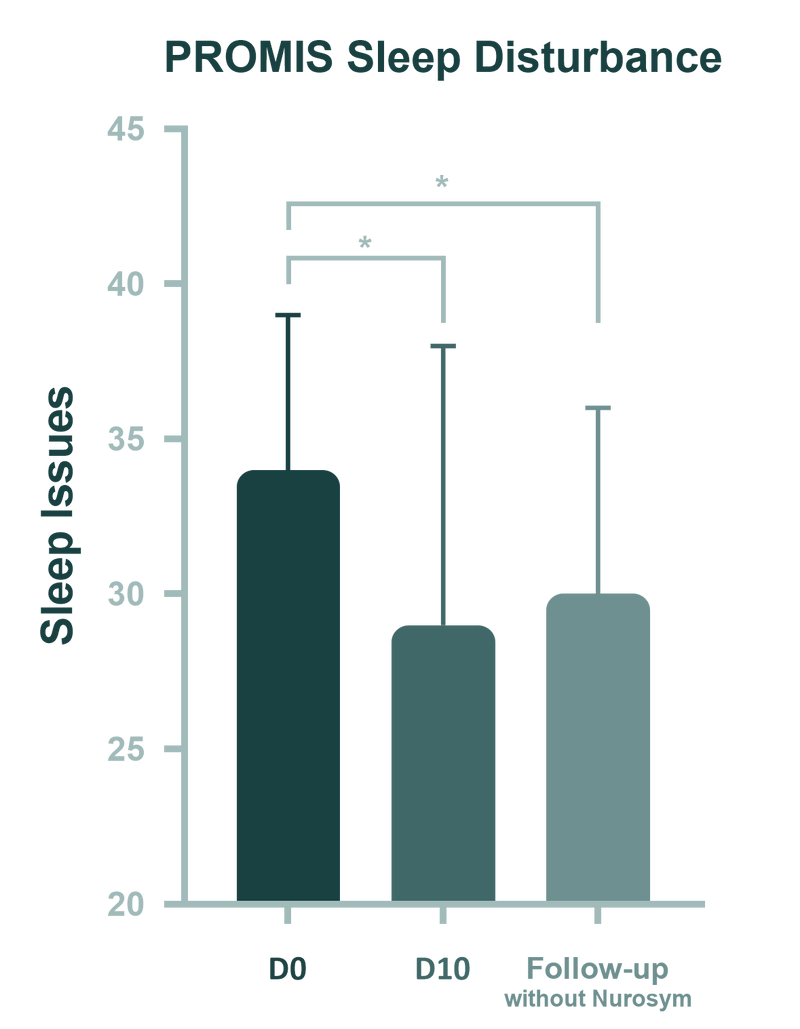
(Fig). Changements dans le sommeil (perturbation du sommeil PROMIS) à travers trois points temporels : pré-intervention (D0 = Jour 0), post-intervention (D10 = Jour 10) et suivi de 1 mois. La barre de suivi, représentant les problèmes de sommeil sans Nurosym, suggère la possibilité d’un effet de report. Bien que Nurosym ne soit plus utilisé, l’amélioration des problèmes de sommeil observée au jour 10 persiste à l’étape de suivi. Les barres d’erreur reflètent l’erreur standard. *p < 0,05.
Un autre résultat de Parasym suggère un déplacement notable vers le côté parasympathique, indiquant une réponse de relaxation plus prononcée lors de la neuromodulation du Nurosym. Cela a été mesuré par une amélioration de 61 % de la variabilité du rythme cardiaque (paramètre HF), ainsi que d’autres paramètres HRV (RMSSD, PRR50, SDRR).
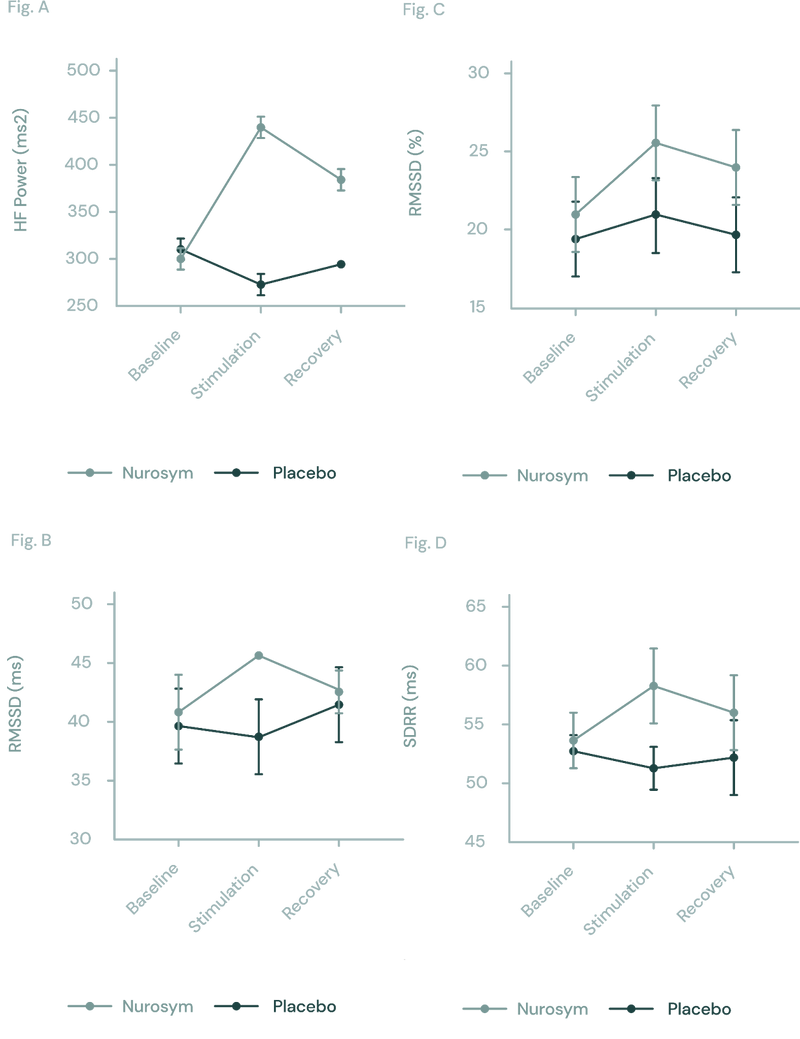
Fig (A, B, C D). La réponse de la fonction autonome mesurée par HRV dans des conditions de Nurosym ou de placebo au fil du temps : (A) HF, (B) RMSSD, (C) pRR50, (D) SDRR. Avec Nurosym, les mesures de HF, RMSSD, PRR50 et SDRR étaient significativement plus élevées que celles du placebo (Parasym Clinical Trials, 2022).
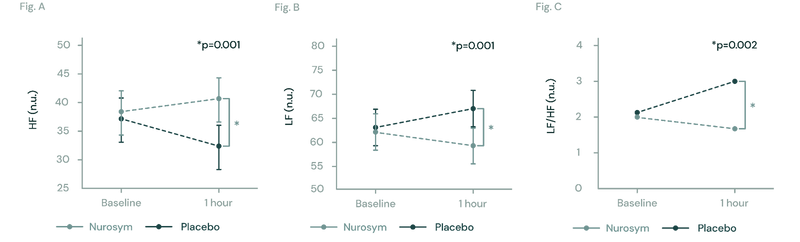
Fig (A, B, C). Les figures illustrent les changements dans la variabilité de la fréquence cardiaque (HRV) pendant la neuromodulation de Nurosym. Dans la Figure (A), la HRV haute fréquence augmente de manière significative (*p=0,001). Dans la Figure (B), la HRV basse fréquence diminue de manière significative (*P=0. 2018).
La recherche a montré que des conditions préexistantes comme l’anxiété peuvent intensifier les symptômes de l’insomnie. L’essai clinique Nurosym a démontré un lien significatif entre l’anxiété et l’insomnie, révélant qu’une réduction de 35 % des symptômes d’anxiété était associée à des améliorations notables des troubles du sommeil.
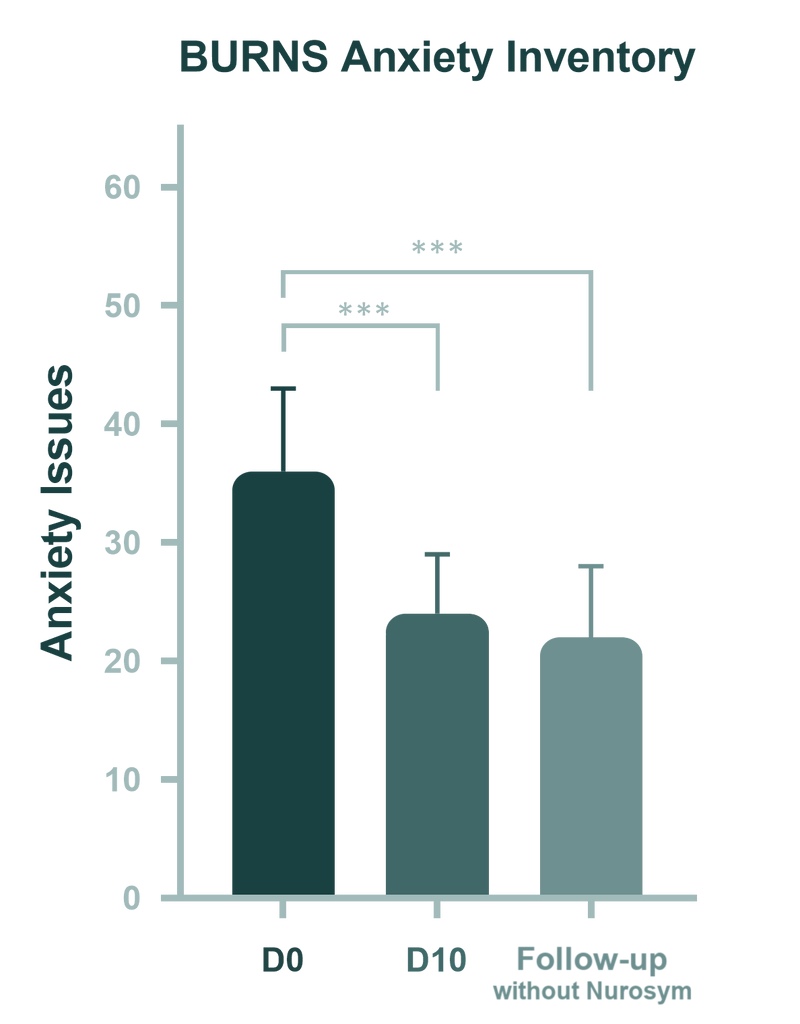
(Fig). Changements dans l’anxiété à travers trois points temporels : pré-intervention (D0 : Jour 0), post-intervention (D10 : Jour 10) et suivi de 1 mois après traitement accompli. Les graphiques en boîte sont utilisés pour les données non paramétriques, tandis que les graphiques en colonnes représentent les données paramétriques. Les barres d’erreur représentent l’erreur standard. Le niveau significatif est indiqué comme ***p < 0,001 (Essai clinique de Parasym, 2024).
La thérapie de Nurosym a le potentiel de répondre aux préoccupations liées au sommeil chez les adultes vivant dans la communauté et démontre des effets bénins sur l’amélioration du sommeil par rapport aux traitements médicamenteux.
Médecins à propos de Nurosym
Patients à propos de Nurosym
Dawid S.
« Après une semaine environ, j’ai remarqué une amélioration certaine de mon humeur et de mon sommeil, avec cette sensation lourde qui s’en va. Je l’ai également utilisé pour un problème de douleur neuropathique et cela m’a aidé à réduire mes médicaments.
Elisabeth N.
« Je suis capable de m’asseoir droit pendant des périodes plus longues sans me sentir faible, je m’endors rapidement et je dors mieux, mes maux de tête ont diminué de manière spectaculaire et je peux socialiser plus facilement. »
Qui est pour ?
Les personnes souffrant d’insomnie légère à modérée, en particulier celles liées aux troubles de l’humeur (affectifs), aux troubles somatiques, aux troubles d’ajustement découlant de situations difficiles et aux effets secondaires des médicaments, ainsi qu’à d’autres troubles dépressifs et anxieux. Cette adéquation est attribuée au fait que beaucoup de ces conditions proviennent de causes de dysautonomie.
Le traitement par Nurosym peut améliorer la phase de sommeil profond, ce qui est souvent difficile à réaliser avec des médicaments prescrits pour l’insomnie. Les médicaments courants traitent principalement le début du sommeil, tandis que la neuromodulation de Nurosym se concentre sur la régénération, la restauration et la consolidation de la mémoire pendant la nuit. Par conséquent, il s’avère bénéfique pour les personnes cherchant à se soulager des traitements médicamenteux addictifs, qui ne devraient être utilisés que temporairement.
Protocole - Comment utiliser
Le protocole comprend une session pré-sommeil quotidienne d’une heure visant à moduler les circuits neuronaux associés aux structures cérébrales liées au sommeil en utilisant l’appareil Nurosym pour prévenir l’insomnie. L’utilisation de l’appareil Nurosym avant le coucher peut vous aider à atteindre un état plus détendu, potentiellement vous aider à atteindre des stades de sommeil profond tout en vous reposant, et soulager les symptômes d’anxiété.
Envisagez de combiner Nurostm avec une thérapie psychologique, surtout si vous avez des difficultés à faire face à l’insomnie liée au stress.
Si la personne souffre également d’un trouble anxieux, envisagez d’ajouter une séance de Nurosym supplémentaire d’une heure le matin. Cette séance supplémentaire est conçue pour maintenir votre système nerveux en équilibre tout au long de la journée.
Ce dispositif est conçu spécifiquement pour aborder les aspects neurobiologiques de l’insomnie, offrant une approche systématique pour traiter et soulager les symptômes de l’insomnie grâce à des interventions ciblées de neuromodulation parasympathique.
Quelle fréquence
Nurosym est recommandé pour une utilisation deux fois par jour sur la base de recherches cliniques et des retours des patients. Ce régime assure un équilibrage énergétique optimal et un apaisement du système nerveux.
Combien de temps
Les utilisateurs doivent consacrer 30 minutes le matin et 60 minutes avant de dormir pour les séances de thérapie Nurosym. La cohérence dans l’application est essentielle pour obtenir les résultats souhaités.
Résultats
Positive outcomes from Nurosym therapy may become noticeable within a relatively short timeframe. Many individuals report improvements within days of starting treatment.


